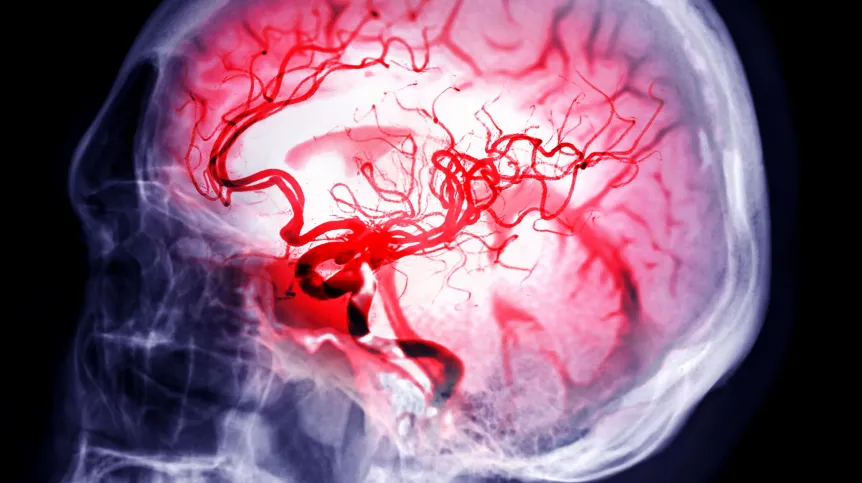
Udar mózgu może być objawem rzadkiej, groźnej choroby, tzw. zakrzepowej plamicy małopłytkowej (TTP) – powiedział PAP hematolog dr Michał Witkowski z Fundacja Na Rzecz Pomocy Chorym Na Białaczki. Pacjent z tym schorzeniem powinien szybko trafić do ośrodka hematologicznego.
"Gdy pacjent z udarem mózgu trafia na szpitalny oddział ratunkowy (SOR), to powinien zawsze mieć zrobioną morfologię. Jeśli wyniki wskazują na małopłytkowość (niedobór płytek krwi – PAP) i niedokrwistość, to w połączeniu z objawami neurologicznymi są to sztandarowe objawy zakrzepowej plamicy małopłytkowej" – powiedział PAP hematolog dr Michał Witkowski z Fundacji Na Rzecz Pomocy Chorym Na Białaczki.
Szybka diagnoza choroby jest niezwykle ważna, ponieważ śmiertelność w przypadku nieleczonej nabytej/immunologicznej postaci TTP (aTTP/iTTP) wynosi ponad 90 proc. Obecnie jednak dostępne są skuteczne metody leczenia tego schorzenia. Od 1 października 2024 r. polscy pacjenci z nabytą/immunologiczną postacią TTP mają refundowany nowy lek - kaplacyzumb, który zmniejsza ryzyko nawrotów choroby i ryzyko hospitalizacji z jej powodu.
Jak przypomniał dr Witkowski, w 2024 r. mija 100 lat, od kiedy TTP została opisana przez amerykańskiego patologa dr. Eli Moschcowitza z nowojorskiego Mount Sinai Hospital. Przypadek dotyczył 16-letniej dziewczyny, która miała drobne wybroczyny na skórze, wysoką gorączkę; następnie wystąpił u niej krwiomocz, paraliż, i śpiączka. Jej stan pogorszył się w ciągu dwóch tygodni tak bardzo, że młoda kobieta zmarła.
Dr Witkowski podkreślił, że jeszcze kilkanaście lat temu nabytej/immunologicznej TTP towarzyszyły poważne powikłania, a choroba szybko prowadziła do zgonu. "Dzięki pojawieniu się skutecznych metod leczenia pacjenci mogą dziś wrócić do normalnego funkcjonowania i cieszyć się życiem" – przekonywał hematolog.
Zakrzepowa plamica małopłytkowa ma dwie postacie - wrodzoną (cTTP) oraz nabytą/immunologiczną (aTTP/iTTP). Pierwsza wynika z mutacji w genie kodującym enzym ADAMTS13. Najczęściej ujawnia się w dzieciństwie. Postać nabyta/immunologiczna występuje głównie u pacjentów dorosłych, przeważnie w wieku między 30. a 40. rokiem życia. Częściej borykają się z nią kobiety. Jest ona schorzeniem autoimmunologicznym związanym z pojawieniem się autoprzeciwciał przeciwko enzymowi ADAMTS13.
Enzym ten rozcina bardzo duże cząsteczki czynnika von Willebranda (czynnik zaangażowany w procesy krzepnięcia krwi) na mniejsze. Gdy go brakuje, do długich łańcuchów czynnika von Willebranda przyłączają się płytki krwi i powstają skrzepliny blokujące drobne naczyńka krwionośne. Podczas, gdy krew siłą przepycha się przez naczynka, krwinki czerwone zaczynają być uszkadzane, dlatego rozwija się niedokrwistość. Jednocześnie ze względu na to, że płytki krwi tworzą konglomeraty z czynnikiem von Willebranda, spada ich poziom.
Nabyta/immunologiczna TTP jest jedną z najrzadszych chorób krwi - rocznie diagnozuje się ją u 30 osób w Polsce. Eksperci szacują, że w ośrodkach specjalistycznych powinno być obecnie leczonych ok. 360 pacjentów z tą postacią TTP, tymczasem leczy się o połowę mniej. "Wykrywalność choroby cały czas jest na poziomie 50 proc., dlatego tak ważne jest budzenie świadomości na temat aTTP/iTTP wśród pacjentów i lekarzy" - podkreślił dr Witkowski.
Objawy choroby mogą się różnić u pacjentów z aTTP/iTTP, zależnie od tego, w którym narządzie dojdzie do zablokowania drobnych naczyniek i do niedotlenienia. Ponieważ najczęściej dotyczy to naczyń mózgu, w ponad połowie przypadków schorzenie daje objawy niedokrwienia mózgu, takie jak niedowłady, zaburzenia mowy, problemy ze wzrokiem, drętwienia kończyn, bóle głowy i inne. Może również dojść wystąpienia niedokrwiennego udaru mózgu.
"Dlatego, gdy pacjent z objawami udaru mózgu trafi na szpitalną izbę przyjęć, a w badaniu morfologicznym pojawia się małopłytkowość i niedokrwistość hemolityczna (czyli spowodowana rozpadem czerwonych krwinek – PAP), lekarzowi powinna zapalić się czerwona lampka, że to może być aTTP/iTTP" – podkreślił dr Witkowski.
Według eksperta nie zawsze muszą to być objawy neurologiczne, ponieważ może dojść do niedokrwienia innego narządu, w tym serca - co może prowadzić do zawału, czy jelit – co objawia się bólami brzucha, nudnościami, wymiotami czy biegunkami. Choroba może też prowadzić do niedokrwiennego uszkodzenia nerek, niewydolności oddechowej lub uszkodzenia innych narządów, co grozi zgonem pacjenta. Jednym z jej objawów mogą być też siniaki w różnych miejscach ciała, wybroczyny i krwawienie z nosa czy dziąseł.
Jak zaznaczył dr Witkowski, aTTP/iTTP jest stanem zagrożenia życia. "Dlatego, gdy w morfologii mamy wyniki rodzące podejrzenie aTTP/iTTP, pacjent powinien być natychmiast przesłany do najbliższego ośrodka hematologicznego, gdzie zostanie poddany leczeniu ratunkowemu" – wyjaśnił hematolog.
Dotychczas było to wykonywanie plazmaferezy (terapeutyczna wymiana osocza krwi) i leczenie immunosupresyjne z użyciem leków steroidowych. Metody te są skuteczne, ale mimo to wciąż 10–20 proc. pacjentów umiera w ciągu 14 dni od rozpoznania choroby.
Od 1 października polscy pacjenci z aTTP/iTTP zyskali dostęp do kaplacyzumabu, nowego leku, który bardzo szybko blokuje przyłączenie się płytek krwi do dużych kompleksów czynnika von Willebranda.
"Gdy do terapii dodamy kaplacyzumab, płytki nie mogą się łączyć z czynnikiem von Willebranda, nie powstają skrzepy i zatrzymujemy postęp choroby. Wówczas możemy pacjenta dalej leczyć przy pomocy plazmaferezy" – wyjaśnił dr Witkowski.
Zaznaczył, że dzięki nowemu lekowi choroba przebiega dużo lżej i łagodniej. "Dołożenie kaplacyzumabu do standardowej terapii skraca czas leczenia ratunkowego, w tym plazmaferez, jak również czas hospitalizacji, co przekłada się na oszczędności dla systemu. Ponadto zmniejsza ryzyko kolejnego epizodu aTTP/iTTP" – podkreślił hematolog.
Badania wskazują, że dzięki zastosowaniu nowego leku ryzyko nawrotu choroby spada o 67 proc. "Ważne jest, żeby okresy między jednym a drugim epizodem aTTP/iTTP były jak najdłuższe, ponieważ są one niebezpieczne dla pacjenta" – podkreślił specjalista.
Jak ocenił, dostęp do nowego leku daje chorym na aTTP/iTTP szansę na skuteczniejszą terapię. "Ważne jest teraz nauczenie lekarzy, aby potrafili łączyć wszystkie objawy choroby z wynikami morfologii i kierowali pacjentów z aTTP/iTTP do ośrodków hematologicznych" – podsumował dr Witkowski. (PAP)
jjj/ zan/
Fundacja PAP zezwala na bezpłatny przedruk artykułów z Serwisu Nauka w Polsce pod warunkiem mailowego poinformowania nas raz w miesiącu o fakcie korzystania z serwisu oraz podania źródła artykułu. W portalach i serwisach internetowych prosimy o zamieszczenie podlinkowanego adresu: Źródło: naukawpolsce.pl, a w czasopismach adnotacji: Źródło: Serwis Nauka w Polsce - naukawpolsce.pl. Powyższe zezwolenie nie dotyczy: informacji z kategorii "Świat" oraz wszelkich fotografii i materiałów wideo.